 Casi el 2% de la población mundial padece angina crónica estable (ACE). Las posibilidades de tratamiento de estos pacientes son cada vez mayores. El tratamiento médico, farmacológico y no farmacológico, es cada día más efi caz. A diario surgen nuevos dispositivos de intervencionismo coronario percutáneo (ICP) y la cirugía de revascularización coronaria es cada vez más efi caz y segura. Pero a pesar de que casi un millón y medio de personas son revascularizadas en el mundo cada año, son muchas las que continúan con angina (1). En un estudio de Holubkov el 26% de los pacientes revascularizados habían tenido algún episodio de angina al cabo de un año (2).
Casi el 2% de la población mundial padece angina crónica estable (ACE). Las posibilidades de tratamiento de estos pacientes son cada vez mayores. El tratamiento médico, farmacológico y no farmacológico, es cada día más efi caz. A diario surgen nuevos dispositivos de intervencionismo coronario percutáneo (ICP) y la cirugía de revascularización coronaria es cada vez más efi caz y segura. Pero a pesar de que casi un millón y medio de personas son revascularizadas en el mundo cada año, son muchas las que continúan con angina (1). En un estudio de Holubkov el 26% de los pacientes revascularizados habían tenido algún episodio de angina al cabo de un año (2).
El tratamiento médico debe establecerse en todos los pacientes con ACE para controlar al paciente de forma global. Su objetivo es doble, mejorar su pronóstico y aliviar sus síntomas procurándole una mejor calidad de vida. Junto a las medidas tendentes a controlar sus factores de riesgo, higiénico-dietéticas y farmacológicas, el empleo de antiagregantes plaquetarios, estatinas, IECAs y betabloqueantes está firmemente establecido. El alivio de los síntomas se basa en el control de los posibles factores predisponentes y desencadenantes (anemia, fiebre, hipoglucemia, alteraciones repiratorias entre otros) y en el empleo de fármacos que disminuyen las demandas y/o aumentan el flujo coronario.
Los betabloqueantes (BB) siguen siendo esenciales en este contexto. Por un lado en los pacientes con ACE postinfarto de miocardio o asociada a insufi ciencia cardiaca, logran mejorar su pronóstico. Por el otro mejoran los síntomas y la capacidad de ejercicio del conjunto de pacientes con ACE. Este hecho se pone en relación con su efecto reductor de la frecuencia cardiaca, de la presión arterial y del inotropismo que reduce las demandas miocárdicas de oxígeno, así como con la mejora de la perfusión de las zonas isquémicas al prolongar la diástole y quizás al invertir el fenómeno de robo coronario aumentando la resistencia vascular en las zonas no isquémicas. En la angina vasoespástica podrían sin embargo acentuarse los síntomas con el uso de BB.
En la práctica clínica el uso de BB no está exento de dificultades. Incluso los más selectivos pueden empeorar el asma o la EPOC. Fenómenos como la fatiga, la hipotensión o la bradicardia sintomática no son infrecuentes. Se han de usar con precaución en pacientes con algún grado de bloqueo AV no portadores de marcapasos. El bloqueo de los receptores beta arteriales induce con frecuencia parestesias distales en los miembros, facilita la aparición del fenómeno de Raynaud y puede empeorar los síntomas en los pacientes con enfermedad arterial periférica (EAP). La diabetes es muy frecuente en los pacientes con ACE y los BB pueden enmascarar los síntomas de hipoglucemia y deteriorar su pronóstico. Pueden aumentar los síntomas depresivos y ocasionar disfunción eréctil. A largo plazo deterioran el perfi l lipídico hacia un patrón más aterogénico. Todo esto ha llevado cuestionar a los BB en los últimos años como fármacos de primera línea en el tratamiento de la hipertensión arterial donde estaban firmemente asentados. La difi cultad de su empleo clínico se evidencia en un estudio de Gislason de 2006 en el que se siguieron a más de 50.000 pacientes tratados con BB en prevención secundaria y se pudo ver que casi la mitad habían abandonado el tratamiento al cabo de 5 años (3). Estos efectos secundarios llevan a que los BB se empleen de facto con menor frecuencia y a dosis inferiores a las recomendadas en los ensayos y en las guías de práctica clínica. En el referido estudio de Gislason (3), los BB sólo se empleaban en el 58% de los pacientes en prevención secundaria y a dosis inferiores al 50% de las recomendadas.
La consecuencia es que con frecuencia no se logra un buen control sintomático de los pacientes con ACE con los BB o que la aparición de algún fenómeno secundario nos impida llegar a las dosis óptimas o incluso nos obligue a abandonarlos. En estos casos se han de buscar otras opciones terapéuticas. Este artículo pretende comparar la evidencia existente con la reducción exclusiva de la frecuencia cardiaca con Ivabradina –cuya indicación en asociación a betabloqueantes ha sido aprobada recientemente– con las otras opciones terapéuticas clásicas que se han venido utilizando hasta la fecha.
NITRATOS DE ACCIÓN PROLONGADA
Así como los nitratos de acción rápida constituyen la base del tratamiento inmediato de los episodios de angina, el papel de los de acción prolongada (NAP) para el control de los pacientes con ACE está mucho más cuestionado. Los nitratos, al promover venodilatación, reducen la precarga y consecuentemente el trabajo y el consumo energético del miocardio. Por otro lado inducen una ligera vasodilatación coronaria y contrarrestan la tendencia al espasmo coronario. Pero su acción vasodilatadora también induce una fuerte activación del sistema adrenérgico, con aumento de las demandas energéticas del miocardio, que pueden incluso propiciar la aparición de episodios de angina en el paciente con ACE. Aún más, estudios recientes han demostrado que inducen un deterioro de la función endotelial. Munzël et al han demostrado en voluntarios sanos que una semana de tratamiento con mononitrato de isosorbide (MNIS) anula la vasodilatación endotelio-dependiente inducida por la acetilcolina en el antebrazo (4). Este deterioro de la función endotelial se ha puesto en relación con el aumento del estrés oxidativo provocado por los nitratos de acción prolongada y es parcialmente reversible con antioxidantes como la vitamina C. Estos datos han creado recientemente mucha incertidumbre sobre el papel de los nitratos en los pacientes con ACE y/o fallo cardiaco y podrían explicar los resultados de metaanálisis recientes que muestran cómo el tratamiento de pacientes postinfarto con mono ó dinitrato de IS empeora de hecho su pronóstico (5). Esto ha llevado a la publicación de editoriales tan drásticas como la aparecida en JACC en 2007 que se preguntaba «¿Necesitamos todavía los Nitratos orgánicos?» (6).
Aunque los ensayos clínicos han demostrado que los NAP reducen la frecuencia y la severidad de los ataques de angina y pueden incrementar la tolerancia al ejercicio, su empleo después del infarto de miocardio no ha demostrado benefi cio en la supervivencia ni en la aparición de nuevos episodios isquémicos. Sus efectos secundarios (cefaleas, sofocos, vértigos, mareos, hipotensión postural, taquicardia reactiva) y el desarrollo de tolerancia farmacológica dificultan adicionalmente su uso en la práctica clínica. De hecho, el que para evitar el fenómeno de la tolerancia farmacológica, es decir, la pérdida de efectividad con su uso prolongado, debamos emplear las dosis más bajas posibles y dejar intervalos diarios sin fármaco de entre 6 y 8 horas, supone serias limitaciones en la praxis. Otra difi cultad deriva de su incompatibilidad con el empleo de inhibidores de la fosfodiesterasa 5 (IFD5), como el sildenafilo, tadafilo y vardenafilo, tan útiles en el tratamiento de la disfunción eréctil. Los pacientes en tratamiento con IFD5 deben saber que no pueden tomar nitratos desde el día previo hasta uno o dos días después de emplearlos, según el tipo de IFD5 que utilicen.
Son pocos los estudios comparativos de los efectos antianginosos de los NAP con los BB y los Antagonistas de los Canales de Calcio (ACC). En el metaanálisis de Heidenreich (7) se observó una tendencia no signifi cativa hacia el menor uso de nitroglicerina con BB y una disminución de los episodios de angina en los tratados con Antagonistas de los Canales del Calcio (ACC) en comparación con los tratados con NAP. Como consecuencia de todo lo expuesto, tanto las Guías de Práctica Clínica americanas (8) como las europeas (9) y españolas son restrictivas en el uso de los nitratos de acción prolongada en los pacientes con ACE. Las europeas constatan que los nitratos de acción prolongada no ofrecen ventajas terapéuticas respecto a los BB ni a los ACC. Consecuentemente sólo indican NAP en monoterapia en la ACE en casos de inefi cacia o intolerancia a los BB y a los ACC, como tercera opción (Clase I, evidencia C). También establecen el uso de NAP en casos de inefi cacia de la combinación de un BB y un ACC (Clase IIa, evidencia C). En España, los NAP se utilizan en la práctica clínica diaria cuando los BB o los ACC no son eficaces (10). Como triple terapia, además de BB y ACC, las Guías europeas establecen que sólo se considerarán los NAP cuando la terapia óptima doble resulte inefi caz y después de analízar en profundidad cada caso. Las Guías americanas también recomiendan el uso de los ACC antes que los NAP en base a sus efectos mantenidos durante las 24 horas.
CALCIOANTAGONISTAS BRADICARDIZANTES
Los ACC bradicardizantes, verapamilo y diltiazem, además de dilatar las arterias, especialmente las coronarias, reducen la contractilidad miocárdica, la frecuencia cardiaca y la conducción aurículoventricular. No hay evidencia de que mejoren el pronóstico en pacientes con ACE. Los estudios DAVID II (11) y MDPIT (12) sugieren una leve mejoría en el pronóstico de los pacientes postinfarto siempre que no tengan insufi ciencia cardiaca. Como antianginosos y antiisquémicos su papel está bién establecido. Son especialmente útiles en casos de angina vasoespástica o de Prinzmetal. Son buenos agentes antihipertensivos, especialmente en los ancianos. Sus efectos indeseables como bradicardia, hipotensión, estreñimiento o edemas periféricos no son muy frecuentes.
En conjunto, las guías europeas los indican con recomendación clase I y evidencia A en los casos de intolerancia o ineficacia de los BB, por delante de los NAP. Por el contrario, su asociación con BB no se recomienda por la probabilidad de que se produzca bradicardia excesiva, bloqueos AV o deterioro de la función cardiaca. En el metaanálisis de Klein et al, en cuatro estudios con Diltiazem, BBs o ambos, no se evidenció ningún beneficio clínico sostenido de la asociación (13). No deben emplearse en cualquier caso en pacientes con insufi ciencia cardiaca.
CALCIOANTAGONISTAS DIHIDROPIRIDÍNICOS
Los ACC, vasoselectivos o vasodilatadores, como el nifedipino o el amlodipino, tienen menos acción cardiodepresora y básicamente actúan como vasodilatadores arteriales y coronarios, provocando disminución de la postcarga y previniendo el espasmo coronario. Aún así, siguen teniendo un efecto cardiodepresor que puede ser importante en pacientes predispuestos. El amlodipino en el estudio PRAISE II es el único que ha demostrado que no es perjudicial en pacientes con insufi ciencia cardiaca (14). Por su efecto vasodilatador arterial provocan un aumento del tono adrenérgico, con taquicardia, que puede ser perjudicial en los pacientes con ACE y que se puede prevenir con el empleo simultaneo de BBs. No existe ningún estudio que demuestre mejoría del pronóstico de los pacientes con ACE tratados con ACC. Estudios como el CAMELOT (15), CAPE (16) o ACTION (17) han confi rmado la efi cacia y seguridad de los ACC dihidropiridínicos frente a placebo en la ACE. En estudios comparativos como el IMAGE (18) o TIBET (19) se ha visto que BB y ACC son similares en cuanto a la tolerancia al ejercicio y la isquemia con una ligera ventaja de los primeros en la reducción de episodios de angina. Por lo tanto la elección de uno u otro se basará en la tolerancia y en la comorbilidad, recomendándose en primer lugar a los BB. Pero el estudio TIBET (19) mostró además que la combinación de BB y ACC no producía benefi cio adicional. En el IMAGE (18) la combinación de amlodipino y metoprolol sólo fue eficaz en los casos que no mejoraban con monoterapia. Un metaanálisis de 22 estudios que analizó la combinación de BB y ACC, no mostró beneficio más que en la capacidad de esfuerzo en el pico de
actuación de los fármacos, sin diferencias, 6 horas más tarde (13).
Así, las guías europeas (9), redactadas en 2006, recomiendan el uso de ACC en casos de intolerancia o ineficacia de los BB como indicación clase I y nivel de evidencia A. Sin embargo agregar un ACC dihidropiridínico
para mejorar la efi cacia del tratamiento con BB sólo tiene un nivel de evidencia B. En el síndrome X y en la angina vasoespástica, tanto los NAP como los ACC y su combinación son efi caces, recomendándose los NAP como primera opción en el síndrome X y los ACC en la angina vasoespástica.
IVABRADINA
La Ivabradina, al bloquear selectivamente la corriente de despolarización diastólica If en las células del nódulo sinusal, reduce de forma efi caz, segura y exclusiva la frecuencia cardiaca (20). A diferencia de los BB Ivabradina no alarga la sístole al no reducir la contractilidad miocárdica y al no interferir con la relajación ventricular, con lo que para una misma reducción de la frecuencia cardiaca, el tiempo diastólico es mayor (21) (Figura 1). Dado que el flujo coronario llega a los miocitos durante la diástole, esta ganancia en el tiempo diastólico se traduce en un aumento de la cuantía de dicho fl ujo. Este hecho es de gran importancia clínica y Tardiff, en más de 900 pacientes, demostró que para una misma reducción de la frecuencia cardiaca, Ivabradina duplica la duración total del ejercicio en comparación con los betabloqueantes (22). Pero además, Ivabradina a diferencia de los BB, mejora la función endotelial (23), respeta la vasodilatación coronaria, preserva la contractilidad miocárdica (24), no afecta a la presión arterial, no altera otros parámetros electrofi siológicos como la conducción AV y carece, en definitiva, de todos los efectos no bradicardizantes de BB y ACC. Por primera vez disponemos en la clínica de un producto que exclusivamente reduce la frecuencia cardiaca sin que tengamos al mismo tiempo que aceptar otras muchas acciones de los fármacos que, como los BB y los ACC, veníamos utilizando para lograr ese efecto bradicardizante.
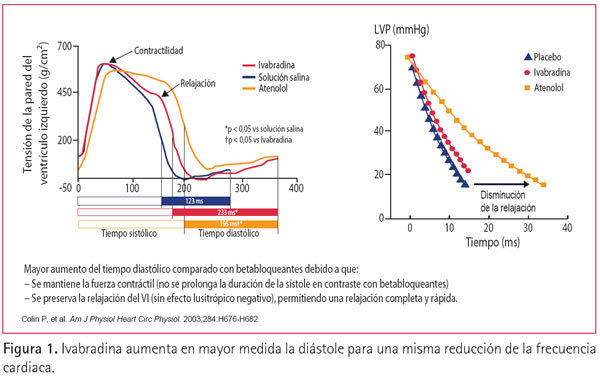
Pero, ¿qué ventajas puede aportar la reducción exclusiva de la frecuencia cardiaca con Ivabradina en los pacientes con ACE en comparación con las otras opciones terapéuticas clásicas ya comentadas? En el estudio BEAUTIFUL (25) se aleatorizaron más de 10.000 pacientes con cardiopatía isquémica en tratamiento médico óptimo, con disfunción ventricular izquierda y frecuencia cardiaca mayor de 60 s/m a Ivabradina o placebo. Un total de 1.507 pacientes del BEAUTIFUL tenían ACE al entrar en el estudio y en ellos se ha realizado un subestudio sobre los resultados del tratamiento con Ivabradina que se ha publicado recientemente (26). En el conjunto de estos pacientes con ACE, todos ellos con frecuencia cardiaca superior a 60 s/m la reducción del objetivo combinado primario inducida por Ivabradina fue del 24% y casi alcanzó la signifi cación estadística (p = 0,05). Pero sin embargo, la reducción de la aparición de un infarto de miocardio, fatal o no fatal, alcanzó el 42% y fue estadísticamente signifi cativa (p = 0,021). Aún más, en los pacientes con ACE con frecuencia cardiaca mayor o igual a 70 s/m, la reducción de la incidencia de infarto en el grupo tratado con Ivabradina fue muy importante, del 72% y altamente significativa (p = 0,002, IC95% 0,11-0,66) (Figura 2).
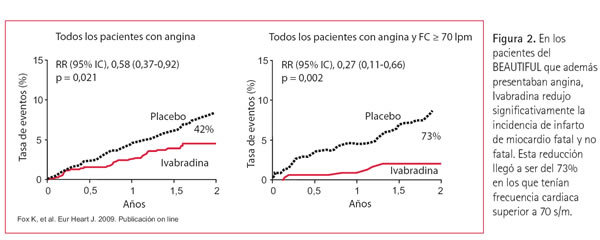
También se redujo significativamente en estos pacientes la necesidad de revascularización en un 59% (p < 0,04). A pesar de las limitaciones de todos los subestudios, el alto número de pacientes estudiados y la concordancia de los resultados con los del estudio principal, nos permiten concluir que la reducción de la frecuencia cardiaca con Ivabradina se ha mostrado muy efi caz (42%) en la prevención de la aparición de un infarto de miocardio en el conjunto de pacientes con ACE y disfunción ventricular izquierda con frecuencia cardiaca mayor de 60 s/m. Esta reducción es especialmente importante y se extiende al conjunto de eventos coronarios (incidencia de infarto y necesidad de revascularización) en aquellos cuya frecuencia cardiaca es igual o superior a 70 s/m.
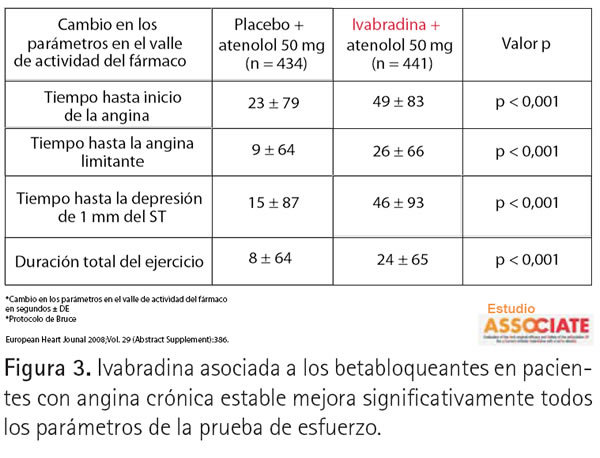 Aunque el 87% de los pacientes del BEAUTIFUL tomaban además BB, la efi cacia y seguridad de la asociación de ambos fármacos se investigó directamente en el estudio ASSOCIATE (27). Se incluyeron casi 900 pacientes con ACE ya tratados con BB y con una frecuencia cardiaca promedio de 67 s/m. Al añadir Ivabradina, al inicio 5 mg/12 h y al cabo de dos meses 7,5 mg/12 h, en el 90% de los casos la frecuencia cardiaca se redujo hasta 58 s/m. Todos los parámetros de la prueba de esfuerzo mejoraron significativamente (Figura 3). Es importante señalar que estos resultados se obtuvieron a los 4 meses de tratamiento y en el momento del día con menor concentración de Ivabradina, por lo que no hubo ningun tipo de tolerancia farmacológica y el efecto se mantuvo durante las 24 horas, lo que no ocurre con los nitratos ni con los ACC como ya comentamos anteriormente. En concreto, el incremento en la capacidad de ejercicio se triplicó al añadir Ivabradina en comparación con el BB más placebo. Hubo incluso un beneficio adicional al aumentar la dosis de Ivabradina a 7,5 mg/12 h y reducir en 2 s/m la frecuencia cardiaca en reposo. La asociación de Ivabradina a BB se muestra pues efi caz y segura en pacientes con ACE.
Aunque el 87% de los pacientes del BEAUTIFUL tomaban además BB, la efi cacia y seguridad de la asociación de ambos fármacos se investigó directamente en el estudio ASSOCIATE (27). Se incluyeron casi 900 pacientes con ACE ya tratados con BB y con una frecuencia cardiaca promedio de 67 s/m. Al añadir Ivabradina, al inicio 5 mg/12 h y al cabo de dos meses 7,5 mg/12 h, en el 90% de los casos la frecuencia cardiaca se redujo hasta 58 s/m. Todos los parámetros de la prueba de esfuerzo mejoraron significativamente (Figura 3). Es importante señalar que estos resultados se obtuvieron a los 4 meses de tratamiento y en el momento del día con menor concentración de Ivabradina, por lo que no hubo ningun tipo de tolerancia farmacológica y el efecto se mantuvo durante las 24 horas, lo que no ocurre con los nitratos ni con los ACC como ya comentamos anteriormente. En concreto, el incremento en la capacidad de ejercicio se triplicó al añadir Ivabradina en comparación con el BB más placebo. Hubo incluso un beneficio adicional al aumentar la dosis de Ivabradina a 7,5 mg/12 h y reducir en 2 s/m la frecuencia cardiaca en reposo. La asociación de Ivabradina a BB se muestra pues efi caz y segura en pacientes con ACE.
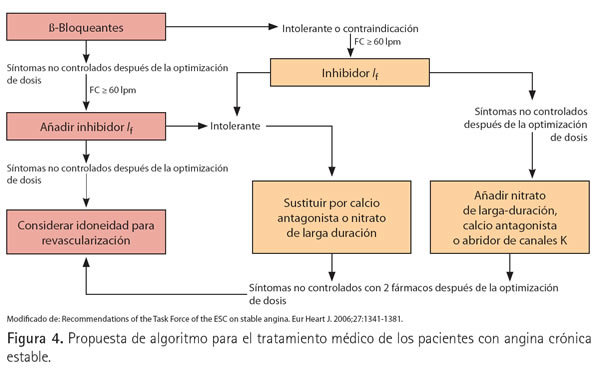
Basados en estos datos, proponemos el algoritmo de tratamiento que se especifica en la figura 4. En los pacientes con ACE, comenzar por un BB o Ivabradina en función de que el perfi l del paciente sea o no idóneo para el uso de un BB. Si la indicación es para mejorar el pronóstico, usar BB sólo si coexiste infarto de miocardio previo o insufi ciencia cardiaca. En caso de intolerancia al BB sustituirlo por Ivabradina. Añadir Ivabradina en caso de no obtener un buen control clínico y persistir una frecuencia cardiaca superior o igual a 60 s/m. Si existe intolerancia o no se alcanza el control con la asociación de BB e Ivabradina, probar otras asociaciones y replantear la revascularización.
CONCLUSIÓN
Las Guías de Práctica Clínica en vigor tanto americanas (año 2002) como europeas (2006) establecen que el tratamiento médico antianginoso y antiisquémico en pacientes con ACE se basa en el empleo de los BB. Sin embargo es frecuente que no sean bien tolerados o que no se alcance el efecto deseado. Ivabradina, reductor exclusivo de la frecuencia cardiaca, ha demostrado su efi cacia tanto como sustituto de los BB como añadida a los mismos para mejorar su efi cacia. Ivabradina es el único antianginoso que ha demostrado mejorar la angina y la isquemia en todos los parámetros de la prueba de esfuerzo y durante 24 h al asociarlo a BB. Pero además, Ivabradina es el único fármaco antianginoso y antiisquémico que ha demostrado mejorar el pronóstico de todos los pacientes con ACE, disfunción ventricular y frecuencia cardiaca igual o mayor de 60 s/m. Incluso aquellos sin angina clínica, mejoran su pronóstico con Ivabradina cuando su frecuencia cardiaca en reposo es igual o superior a 70 s/m. Todos estos benefi cios se logran sin los efectos, con frecuencia no deseados, de otras opciones terapéuticas como los NAP y los ACC y con alta seguridad.
La Agencia Europea del Medicamento ha aprobado el uso de Ivabradina en pacientes con ACE como alternativa a los BB y recientemente también asociada a los mismos. Por lo tanto creemos que la reducción de la frecuencia cardiaca con Ivabradina aporta mayor seguridad y eficacia que otras opciones terapéuticas, tanto sola como asociada a BB, en los pacientes con ACE.
BIBLIOGRAFÍA
- Cruz Fernández JM. A toxa, 2009.
- Hulobkov. Am Herat J. 2002;144:826-33.
- Gislason. Eur Heart J. 2006; 27:1153-8.
- Thomas GR. 2007;49:1289-95.
- Nakamura. Am Heart J. 1999;138:577-85.
- Munzël T. J Am Coll Cardiol. 2007;49:1296-8.
- Heidenreich. JAMA. 1999;281:1927-36.
- ACC/AHA 2002. J Am Coll Cardiol. 2003;41:159-68.
- Guías sobre el manejo... Rev Esp Cardiol. 2006;59:919-70.
- Lopez de Sa E. Rev Esp Cardiol. 2006;6 Supl:A41-50.
- DAVID II. Am J Cardiol. 1990;66:779-85.
- NDPIT. N Engl J Med. 1988;319:385-92.
- Klein W. Coron Artery Dis. 2002;13:427-36.
- Packer M. N Engl J Med. 1996;335:1107-14.
- Nissen SE. JAMA. 2004;292:2217-25.
- Deanfi eld JE. J Am Coll Cardiol. 1994;24:1460-7.
- Poole-Wilson PA. Lancet. 2004;364:849-57.
- Ardissino D. J Am Coll Cardiol. 1995; 25:1516-21.
- Dargie HJ. Eur Heart J. 1996;17:104-12.
- Bucchi A. J Gen Physiol. 2002;120:1-13.
- Colin P, et al. Am J Physiol Heart Circ Physiol. 2003;284:H676-682.
- Tardif JC, et al. Drugs of Today. 2008,44(3):171-81.
- Simon et al. J Pharmacol Exp Ther. 1995;275:659-66.
- Vilaine JP, et al. J Cardiovascular Pharmacol. 2003;42:688-96.
- Fox K, et al. Lancet. 2008;372:807-16.
- Fox K, et al. Eur Heart J. 2009;30:2337-45.
- Tardif, et al. European Heart Journal. 2009;30:540-8.





















































![La SEC te lleva a ACC24 Atlanta [POST]](images/portadaACC24-600.jpg#joomlaImage://local-images/portadaACC24-600.jpg?width=600&height=337)
























.png)


