Las enfermedades cardiovasculares son la principal causa de morbimortalidad en los ancianos. Más del 80% de las muertes en mayores de 65 años se deben a ellas (3), la mayoría por enfermedad coronaria, en relación tanto con síndromes coronarios agudos como con cardiopatía isquémica crónica.
Además, la cardiopatía isquémica es responsable de gran parte de las necesidades de cuidados extrahospitalarios en la población anciana, siendo la segunda causa de deterioro funcional y de la pérdida de independencia. Es un hecho comprobado que la edad se relaciona no sólo con la prevalencia de la enfermedad coronaria, sino también con su gravedad.
Así, la probabilidad de presentar una enfermedad coronaria multivaso aumenta de forma exponencial con la edad (Figura), siendo un marcador independiente de otros factores pronósticos.
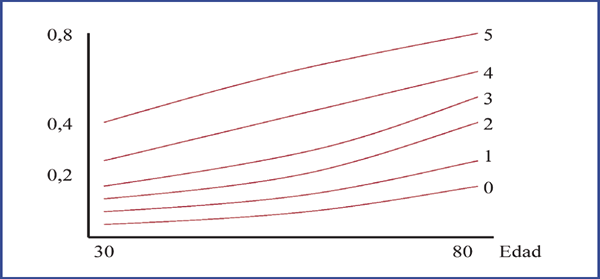
Figura. Probabilidad de enfermedad multivaso o de tronco común según la edad y el número de factores de riesgo
(hombre, dolor típico, IAM previo, DM, insulina). Adaptado de Gibbons et al (4).
Son también frecuentes otras presentaciones, denominadas equivalentes anginosos, como la disnea, la fatiga, etc.
Los pacientes de edad avanzada tienen también con más frecuencia isquemia silente, debido a la mayor presencia de diabetes mellitus y neuropatías autonómicas en esta población, así como a la dificultad por parte de un porcentaje importante de ancianos de reconocer sus síntomas, o a la alta prevalencia de patologías osteoarticulares que pueden suponer una limitación importante en la movilidad de estos pacientes.
Por último, las situaciones de fragilidad, la depresión o el deterioro cognitivo pueden suponer dificultades a la hora del diagnóstico.
El manejo de esta situación crónica incluye el control de los síntomas e intentar reducir la mortalidad y la incidencia de eventos cardiovasculares agudos.
Puesto que la cardiopatía isquémica es una enfermedad progresiva, su manejo también deberá serlo, adaptando su tratamiento a cada una de las fases por las que pase el anciano a lo largo de su enfermedad.
Aunque los principios terapéuticos son básicamente los mismos que para los más jóvenes, es esencial tener en cuenta las especiales características de este grupo de población.
El tratamiento de la cardiopatía isquémica crónica del anciano se resume en la Tabla. Respecto al tratamiento antianginoso la prioridad debe ser el tratamiento médico, ya que en el estudio prospectivo randomizado Clinical Outcomes Utilizing Revas cularization and Aggressive Drug Evaluation (COURAGE) (5), realizado en pacientes con enfermedad coronaria estable sin disfunción ventricular ni datos de insuficiencia cardíaca o clase IV para angina.
Betabloqueantes
Los betabloqueantes han demostrado reducir la mortalidad a corto y largo plazo tras un infarto de miocardio, y este beneficio es incluso mayor en pacientes ancianos (de 65 a 85 años), habiéndose descrito una reducción absoluta del 6% frente a un 2% de los pacientes menores de 65 años (6), a pesar de lo cual están infrautilizados en la población anciana.
En parte esto puede deberse a un menor perfil de seguridad en los pacientes de edad avanzada.
Ivabradina
Este fármaco inhibe de forma selectiva los canales If, localizados preferentemente en el nodo sinoatrial, por lo que sólo debe ser utilizado en pacientes que están en ritmo sinusal.
Este mecanismo de acción le hace eficaz como antianginoso al reducir la frecuencia cardiaca, sin presentar ningún otro efecto sobre el aparato cardiovascular.
Este fármaco no tiene los efectos secundarios de los betabloqueantes, que pueden ser muy limitantes en la población anciana.
Estos efectos pueden ser hipotensión, bloqueo del nodo AV, broncoespasmo o claudicación intermitente en enfermos con enfermedad vascular periférica.
También evita la depresión miocárdica, muy prevalente en ancianos con cardiopatía isquémica crónica.
Los siguientes estudios:
- BEAUTIFUL (9) y ASSOCIATE en que el que se demuestra que ivabradina mejora todos los parámetros de la prueba de esfuerzo en asociación a betabloqueantes durante 24h (10) avala la seguridad de combinar betabloqueantes e ivabradina.
- SHIFT (11) nos permiten recomendar su uso en pacientes con insuficiencia cardíaca sistólica con frecuencias basales superiores a 70 latidos por minuto, situación frecuente en ancianos con cardiopatía isquémica crónica.
Ranozalina
Otro nuevo fármaco antianginoso es la ranolazina, un bloqueante de la corriente tardía de sodio. Se trata de un fármaco sin efecto sobre la presión arterial ni la frecuencia cardiaca, que ha demostrado reducir el número de episodios de angor, en particular en los pacientes que presentan episodios frecuentes (12,13) y se ha comprobado su eficacia en pacientes de más de 65 años (13).
Su principal limitación en la población anciana es que, al metabolizarse por el citocromo CYP3A, tiene numerosas interacciones farmacológicas, que incluyen principios activos que con frecuencia usan los ancianos con cardiopatía isquémica crónica como diltiazem, verapamil, algunas estatinas y digoxina (14).
Tabla. Resumen del tratamiento de la cardiopatía isquémica crónica en el anciano.
- IECAs: inhibidores de la enzima de conversión de angiotensina.
IRC: insuficiencia renal crónica.
ARA II: antagonistas de los receptores de angiotensina II.
Valorar calidad de vida frente a cantidad de vida.
Modificaciones del estilo de vida y de los factores de riesgo.
Tratamiento inicial: farmacológico. Frecuentemente infrautilizado.
- Aspirina: dosis bajas (75-100 mg/d).
- Estatinas.
- IECAs: cuidado si IRC y/o hiperpotasemia. Si tos, usar ARA II.
- Betabloqueantes: cuidado si comorbilidad, hipotensión.
- Otros Antianginosos:
- Ivabradina: muy segura, usar sólo si ritmo sinusal.
- Verapamil/diltiazem: no en disfunción sistólica. Cuidado con hipotensión.
- Dihidropiridinas: no en monoterapia, edemas frecuentes. Hipotensión.
- Nitratos: v.o. o parches. Posibilidad de cefalea.
- Ranolazina: posibles interacciones farmacológicas.
- Trimetazidina: como el anterior, no tiene efecto hemodinámico.
Revascularización: angina refractaria, miocardio en riesgo, insuficiencia cardíaca,
disfunción ventricular izquierda.
- No aumenta la supervivencia como manejo inicial.
- Mortalidad intrahospitalaria de 2 a 3 veces superior que en pacientes más jóvenes.





















































![La SEC te lleva a ACC24 Atlanta [POST]](images/portadaACC24-600.jpg#joomlaImage://local-images/portadaACC24-600.jpg?width=600&height=337)






















.png)




